ほくろは、正式には色素性母斑と言い、皮膚の一部にメラノサイトという細胞が集まってできたものです。
ほくろは皮膚悪性腫瘍、特に悪性黒色腫(メラノーマ)との鑑別が大切です。悪性黒色腫はリンパ節に転移しやすく、進行の速いことが多いため、悪性度が高いです。 短期間で急に大きくなったり、色が濃くなったり、色素が周りの皮膚に染み出してきたり、硬化してきたような場合は注意が必要です。

ほくろ(色素性母斑)
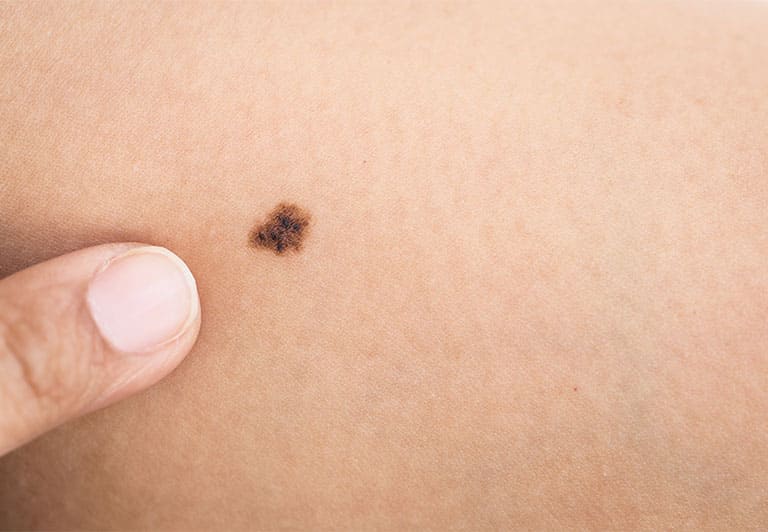
ほくろは、正式には色素性母斑と言い、皮膚の一部にメラノサイトという細胞が集まってできたものです。
ほくろは皮膚悪性腫瘍、特に悪性黒色腫(メラノーマ)との鑑別が大切です。悪性黒色腫はリンパ節に転移しやすく、進行の速いことが多いため、悪性度が高いです。 短期間で急に大きくなったり、色が濃くなったり、色素が周りの皮膚に染み出してきたり、硬化してきたような場合は注意が必要です。
ほくろの原因となるのが、色素細胞(メラノサイト)の存在です。
この色素細胞が、ほくろのもととなるメラニンを生み出し、メラニンが一箇所に集中してしまうことでほくろができます。
多くのほくろは遺伝によって生じます。ほくろが多い家族では、他の家族もほくろができやすい傾向にあります。
強い紫外線を浴び続けることによって、ほくろができやすくなります。肌は紫外線を浴びるとメラノサイトがメラニンを作り出し、その過程で何らかの刺激を受けると、ほくろができます。
紫外線が強いのは夏ですが、曇っていても、冬でも紫外線は降り注いでいるため、ほくろを防ぐには年間を通して紫外線対策が必要です。
ほくろができないように、日焼け止めクリームを適度に塗ったり、つばの広い帽子を被ったり、紫外線対策用の日傘を選ぶなどして、紫外線を極力浴びないようにすることが大切です。
加齢によるターンオーバーの遅れも原因のひとつとして挙げられます。ターンオーバーとは、肌の代謝サイクルのことで、約6週間のサイクルで表皮の最下層である基底層から上へ上へと皮膚細胞が押し上げられ、やがて古い角質や垢となって剥がれ落ちます。
ターンオーバーは、個人差はあり、加齢とともに周期は遅くなってしまいます。肌の代謝サイクルが遅くなることで、メラニンが排出されにくくなり、ほくろが増えてしまうことがあります。
ほくろ治療に際して最も注意すべき疾患です。悪性黒色腫は、メラノサイトという細胞が癌化して発生する悪性腫瘍です。
人種差があり、白人では頻度の高い疾患ですが、日本人は10万人あたり1~2人の希少癌とされています。
多くは褐色~黒色の色素斑や腫瘤として見られ、良性のほくろとの区別が重要です。一般的に非対称で不規則な形、病変境界の不明瞭さ、色調の濃淡差、大きさがやや大きい、表面が隆起しているなど良性のほくろといえない所見を有していることが多く、これらを総合的に診断します。
まれに色素の少ない赤色調の病変があり、診断が非常に難しい場合があります。
最も多い悪性腫瘍で紫外線照射に関係があり、表皮の基底細胞や毛包を構成する細胞から発病する皮膚癌です。そのためほくろと間違われることも多いようです。
不整形で色調も不均一、表面が汚いなどから判断します。皮膚癌の中でも最も発生数が多い癌で、はっきりした原因は不明ですが、紫外線・外傷・放射線・やけどのあと(熱傷瘢痕)が発症の原因となることがあります。
まれに色素を持たない、赤みのある色調を呈する病変として見られることもあります。高齢者の眼瞼や鼻など顔面によく発生しますが、体表のどこにでも発生することがあります。転移することは極めてまれとされています。
ほくろに似た皮膚症状を呈する皮膚疾患や皮膚腫瘍があります。まずは診察し診断を行い、ほくろの症状に応じた治療を提案させていただきます。
なお、医師が皮膚組織検査を必要と判断したほくろの場合は自由診療でなく、保険診オーバーを促進し療で皮膚生検あるいは手術を提案します。
メスでの切除できるものを含めて葉状に切除します。再発や取り残しの可能性が低いです。また必ず切除したほくろは、皮膚組織検査を行いますので確定診断が可能です。
くりぬいてとった後は目立たないように特殊な縫い方で縫い縮めます。ほくろが小さい場合は縫わずに特殊なテープで保護して皮膚が再生するのを待つ方法もあります。
一回の治療で治療したいほくろの数(2個以上)がある方、手術までの治療を希望しない方
一回の治療で治療したいほくろの数(2個以上)がある方、手術までの治療を希望しない方
治療後、治療部位が凹む可能性が低い治療を希望する方
複数回の通院加療を希望しない方
トップ